La rettilineizzazione del rachide cervicale è spesso evidenziata da una radiografia.
Come è composta la colonna vertebrale
Per capire la rettilineizzazione del rachide cervicale è bene capire come è fatta la colonna vertebrale e le sue curve. La colonna è composta da 33-34 vertebre. Queste vengono raggruppate in grandi segmenti in base alla zona nella quale si trovano.
Partendo dall’alto verso il basso abbiamo: rachide cervicale, rachide dorsale, rachide lombare ed infine da quello sacro-coccigeo.
Le curve si possono suddividere in due grandi categorie: primarie e secondarie. Le primarie sono conosciute come cifosi: la dorsale e sacro-coccigea. Le secondarie, o di compenso sono meglio conosciute come lordosi: cervicale e lombare.
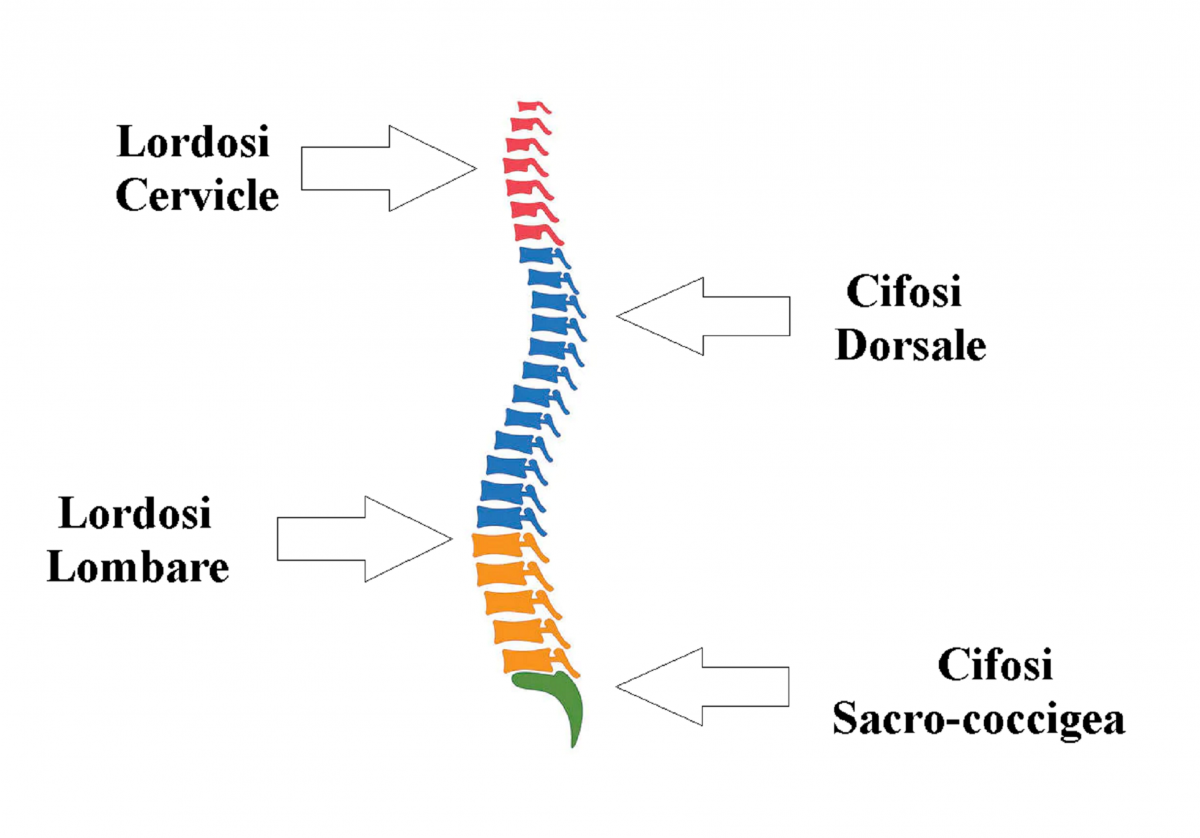
Alterazione della Cifosi e della Lordosi
Il termine cifosi e lordosi non indica una patologia, descrive la morfologia della colonna vertebrale in una determinata zona. In base a ciò che è stato appena detto, tali termini non indicano assolutamente una patologia, ma al contrario fanno riferimento a ciò che rientra nella corretta fisiologia del corpo umano.
Tuttavia in alcune persone è possibile notare quella che è una variazione dalla normale fisiologia della colonna vertebrale. Tramite un’attenta valutazione clinica, eventualmente abbinata ad una lastra del rachide possono in alcuni casi essere individuate delle variazioni della colonna.
Solitamente tali alterazioni vengono evidenziate lateralmente o frontalmente rispetto al corpo umano. Quelle visibili frontalmente o posteriormente sono conosciute come scoliosi.
Le eventuali variazioni che interessano l’individuo lateralmente sono legate o ad un aumento o ad una riduzione delle curve e sono quelle descritte nell’immagine seguente.
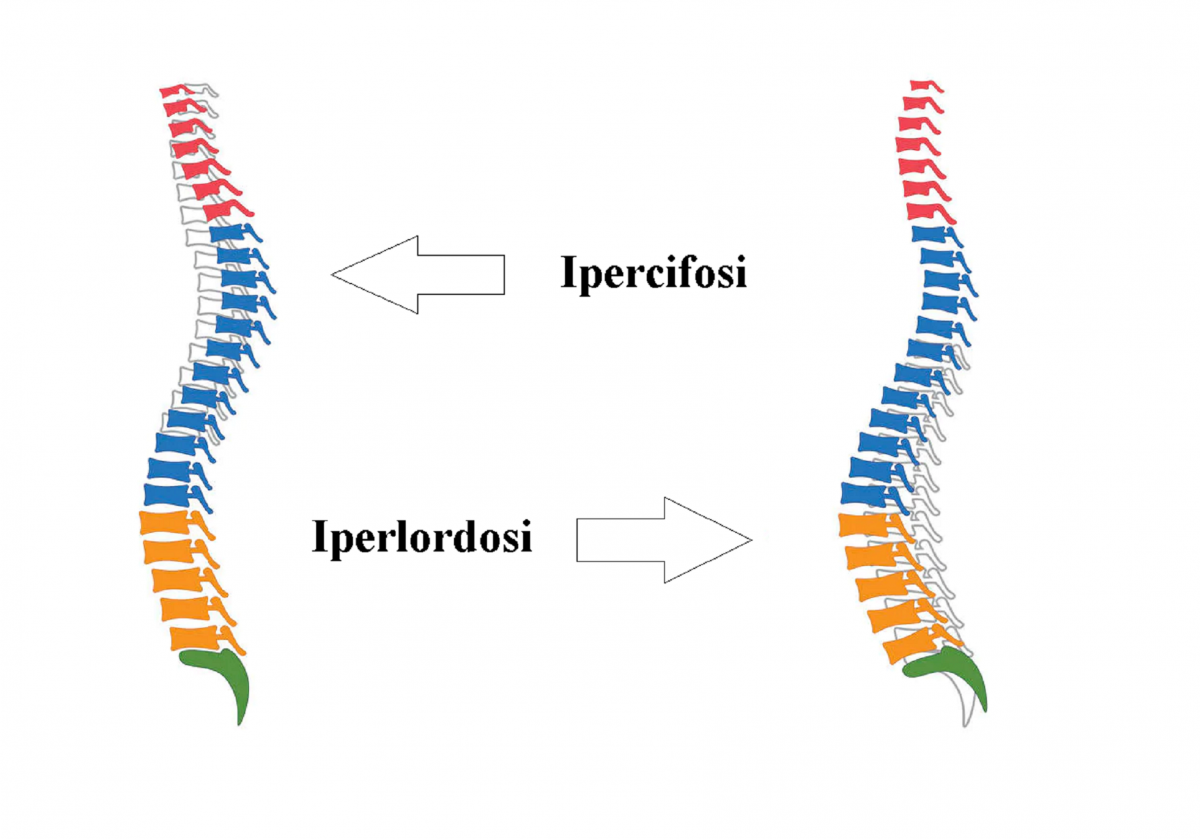
La diminuizione della Lordosi cervicale ovvero la rettilineizzazione
La rettilineizzazione del rachide cervicale (o diminuzione della fisiologica lordosi cervicale), è una particolare condizione patologica (anche in assenza di dolore) in cui la normale curva cervicale chiamata lordosi, perde la sua funzione e tende a raddrizzarsi fino addirittura ad invertirsi.
Molto spesso tale condizione è conseguente ad un trauma come il colpo di frusta oppure ad un uso prolungato di posture lavorative.
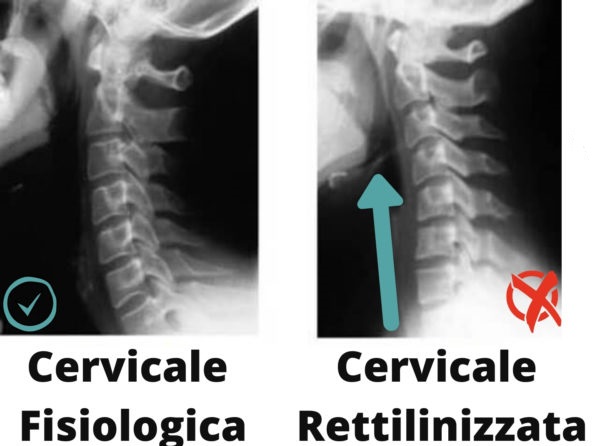
Nonostante sia da considerarsi come un’alterazione, non sempre tale situazione è patologica.
Pertanto una discreta percentuale di persone che presentano ciò è asintomatica. Indubbiamente però è da considerare che tendenzialmente contribuisce alla manifestazione dei seguenti sintomi:
- Dolore e rigidità cervicale
- Sbandamenti e vertigini
- Mal di testa ed Emicrania
- Sensazione di pesantezza alla testa
- Nausea
- Disturbi della vista
- Dolore all’articolazione temporo-mandibolare e bruxismo
Tra i trattamenti di solito consigliati rientra il trattamento fisioterapico ed osteopatico. Nello specifico tali trattamenti avranno lo scopo di restituire la corretta mobilità del rachide in toto, diminuire gli spasmi muscolari, conseguire una serie di esercizi per riattivare nel modo corretto determinati gruppi muscolari ed infine fornire al paziente una corretta educazione nella vita quotidiana e lavorativa.
Per ulteriori informazioni contattaci allo 0184634450, compila il form PRENOTA UNA VISITA o scrivci su whatsApp ![]()